Las grandes crisis mundiales siempre han afectado al número de habitantes del planeta. En las guerras, debido a las muertes directas y al descenso de natalidad durante la posguerra. En las pandemias, además de la mortalidad, se añaden dos factores: el posible efecto directo de la enfermedad sobre la fertilidad (efecto fisiológico) y el efecto indirecto sobre las decisiones de las parejas a la hora de concebir (efecto psicológico).
En pandemias anteriores ha sido difícil estudiar estos dos factores. El caso más estudiado ha sido el de la pandemia causada por la gripe de 1918. Cuesta analizar los datos porque la expansión de la enfermedad coincidió con la Primera Guerra Mundial, pero aún así se pudieron extraer ciertas conclusiones.
En EEUU se produjo un descenso de nacimientos en los tres meses siguientes al pico de mortalidad. Se debía al aumento de abortos relacionados con la enfermedad (también se observó para la gripe A/H1N1 de 2009). Después, pasados 5-7 meses tras el pico de mortalidad, se produjo un aumento del número de nacimientos relacionados con una reversión a la normalidad.
Sin embargo, el número de nacimientos descendió de nuevo poco después (a los 8-10 meses tras el pico de mortalidad) debido a los efectos psicológicos –retraso de la decisión– y fisiológicos –afectó a la fertilidad masculina–.
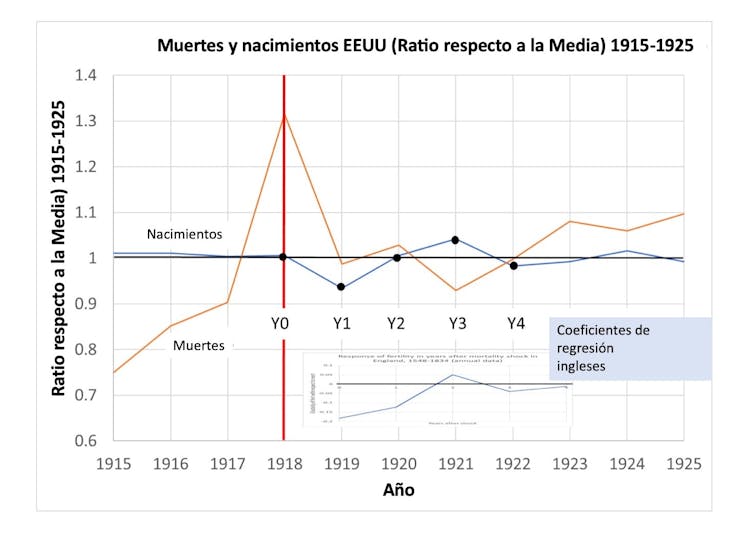
Los datos en Suecia apuntaron a un aumento de la natalidad una vez superada la pandemia. Pero este aumento duró poco tiempo y los autores del estudio concluyeron un descenso total al considerar las tres causas descritas.
Además, se apunta que el descenso fue menor en natalidad en mujeres casadas y de nivel económico alto, lo que evidencia claramente un cuarto factor a tener en cuenta.
¿Afecta SARS-Cov-2 directamente a los órganos reproductores?
Hay estudios en los que parece no afectar directamente a la fertilidad masculina, a diferencia de otros virus recientes, como el Zika. Tampoco, aunque los estudios son más limitados, a la reserva ovárica de la mujer.
Sin embargo, la puerta de entrada del virus a las células, el receptor ACE2, se expresa ampliamente en ovarios, útero y vagina. En el endometrio, por ejemplo, la expresión de proteínas involucradas en la infección por SARS-CoV-2 –como el receptor TMPRSS4, la proteína furina, el receptor Basigina (BSG)– es muy alta, mientras que la expresión del receptor clave TMPRSS2 es moderada y la de ACE2 es baja. Pero aún no está claro si hay un efecto directo del virus en la implantación del embrión.
Con respecto al ciclo menstrual, se sabe que los virus de la hepatitis B y C o el del HIV afectan al sistema reproductor femenino y causan trastornos en el ciclo menstrual. En un estudio con mujeres ingresadas por covid cerca del 30 % (de 177 mujeres) presentaron cambios en el ciclo menstrual y variación del volumen del mismo.
Las concentraciones medias de hormonas sexuales y de la hormona antimulleriana (AMH, hormona que permite conocer el índice de fertilidad en la mujer y la capacidad fértil de los hombres) no fueron diferentes de las de los controles de la misma edad. Sin embargo, otra investigación reciente cuestiona los resultados en mujeres ingresadas. El estudio contiene un sesgo importante, ya que solo un 5.8 % de las mujeres con covid-19 necesitan ingresar.
Es necesario, pues, estudiar el impacto de covid-19 sobre la fertilidad femenina mediante protocolos específicos para obtener evidencias científicas sólidas.
¿Y a la decisión de ser padres?
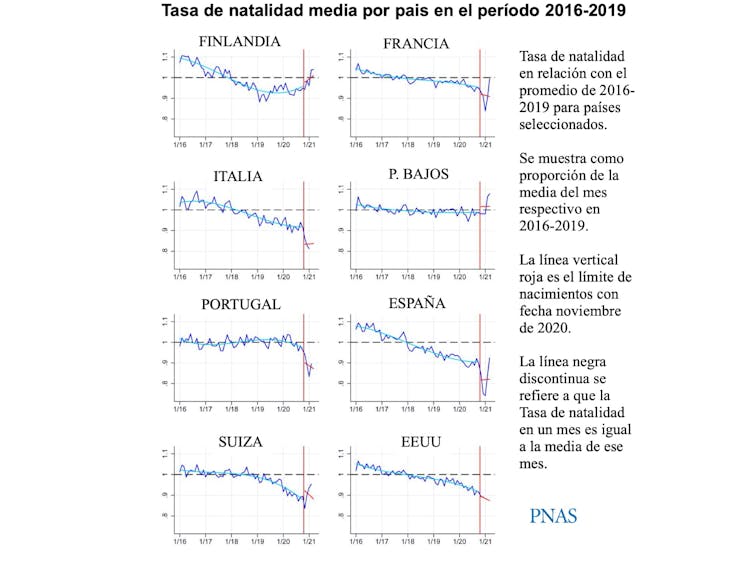
Según una reciente investigación realizada en Shangai, la COVID-19 ha afectado las decisiones de las parejas respecto a concebir. Otro estudio realizado en países de ingresos altos evidenciaba una heterogeneidad (ver Figura 2) en los niveles de natalidad entre países del sur de Europa donde se ha producido un descenso más acusado –por ejemplo, Italia (−9,1 %), España (−8,4 %), y Portugal (−6,6 %))– y los países del norte.
En estos últimos, además de una incidencia de la pandemia menor, el descenso en la natalidad no ha sido tan notable. Los autores atribuyen esta diferencia a las políticas de protección social sobre empleo y natalidad que, en general, son más elevadas en los países del norte de Europa.
Por otra parte, mirando más al sur, según un informe del Fondo de Población de las Naciones Unidas, en los países en desarrollo la pandemia ha interrumpido y dificultado el acceso a servicios de planificación familiar aumentando los embarazos no deseados y, por lo tanto, la natalidad.
Se tata de otra desigualdad debida a la pandemia a tener en cuenta y que incide en la necesidad de abordar los cambios demográficos de manera multidisciplinar.
Impacto psicológico de la COVID-19 sobre la infertilidad
La pandemia ha afectado también a los tratamientos de fertilidad muy significativamente. Asociaciones internacionales como American Society for Human Reproductive Medicine (ASRM) y la European Society for Human Reproduction and Embriology (ESHRE) aconsejaron al inicio de la pandemia frenar los tratamientos de reproducción asistida, consejo seguido por la mayoría de los países. Pero las mujeres en tratamiento han sufrido angustia fisiológica al tener que posponer el tratamiento.
Es más, en un estudio realizado en Italia sobre el efecto de la interrupción de tratamiento de fertilidad se observaron cambios en hábitos alimenticios y ganancia de peso relacionados con sentimientos de ansiedad y angustia.
Además de las evidencias directas e indirectas que sugieren que COVID-19 podría afectar a los órganos reproductores, el impacto en la fertilidad es mucho más complejo y pone en evidencia la necesidad de estudios multidisciplinares y, sobre todo, de aplicar una perspectiva de género teniendo en cuenta las diferencias entre hombres y mujeres en la investigación en salud.
Los distintos síntomas y los efectos en las mujeres, tanto por la COVID-19 como por otras enfermedades, influyen sobre la fertilidad. Pasar de largo constituye una importante barrera para abordar cualquier cuestión en toda su complejidad.![]()
María Mercedes Jiménez Sarmiento, Científica del CSIC. Bioquímica de Sistemas de la división bacteriana. Comunicadora científica, Centro de Investigaciones Biológicas Margarita Salas (CIB – CSIC); Matilde Cañelles López, Investigadora Científica. Ciencia, Tecnología y Sociedad, Instituto de Filosofía (IFS-CSIC) y Nuria Eugenia Campillo, Científico Titular. Medicinal Chemistry, Centro de Investigaciones Biológicas Margarita Salas (CIB – CSIC)
***
* Este artículo fue publicado originalmente en The Conversation. Lea el original.












